Bệnh Nữ Giới
Cách khắc phục niêm mạc tử cung dày: Nguyên nhân, Dấu hiệu, Chẩn đoán và Phương pháp điều trị
Niêm mạc tử cung dày, hay quá sản nội mạc tử cung, là tình trạng lớp lót bên trong tử cung phát triển quá mức, chủ yếu do sự mất cân bằng hormone, đặc biệt là nồng độ estrogen cao không được kiểm soát bởi progesterone (Theo American College of Obstetricians and Gynecologists – ACOG, 2023).
Tình trạng này biểu hiện qua các dấu hiệu lâm sàng đặc trưng, phổ biến nhất là chảy máu tử cung bất thường, bao gồm chu kỳ kinh nguyệt kéo dài, rong kinh, hoặc chảy máu sau mãn kinh.
Việc chẩn đoán chính xác đòi hỏi các phương pháp y tế chuyên sâu, không chỉ dựa vào triệu chứng. Các kỹ thuật như siêu âm qua ngã âm đạo và sinh thiết nội mạc tử cung là tiêu chuẩn vàng để xác định mức độ dày và phát hiện các tế bào bất thường (Theo Mayo Clinic, 2023).
Cách khắc phục niêm mạc tử cung dày phụ thuộc vào mức độ nghiêm trọng, sự hiện diện của tế bào không điển hình và mong muốn sinh con của bệnh nhân. Các lựa chọn điều trị bao gồm từ liệu pháp hormone (progestin) để cân bằng nội tiết tố đến các can thiệp phẫu thuật như cắt bỏ tử cung trong các trường hợp nghiêm trọng hoặc có nguy cơ ung thư.
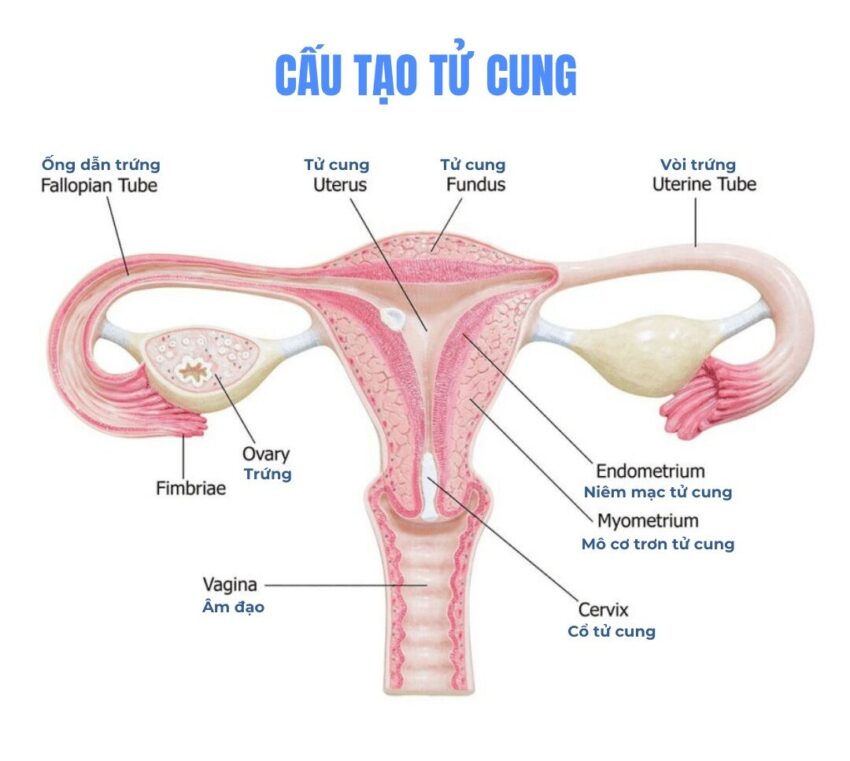
1. Niêm mạc tử cung dày là gì?

Ảnh trên: Niêm mạc tử dung dày
Định nghĩa y khoa về niêm mạc tử cung dày (Quá sản nội mạc tử cung)?
Quá sản nội mạc tử cung (Endometrial Hyperplasia) là tình trạng y tế trong đó lớp lót bên trong tử cung (nội mạc tử cung) trở nên quá dày do sự phát triển quá mức của các tế bào tuyến (Theo Viện Ung thư Quốc gia Hoa Kỳ – NCI, 2023).
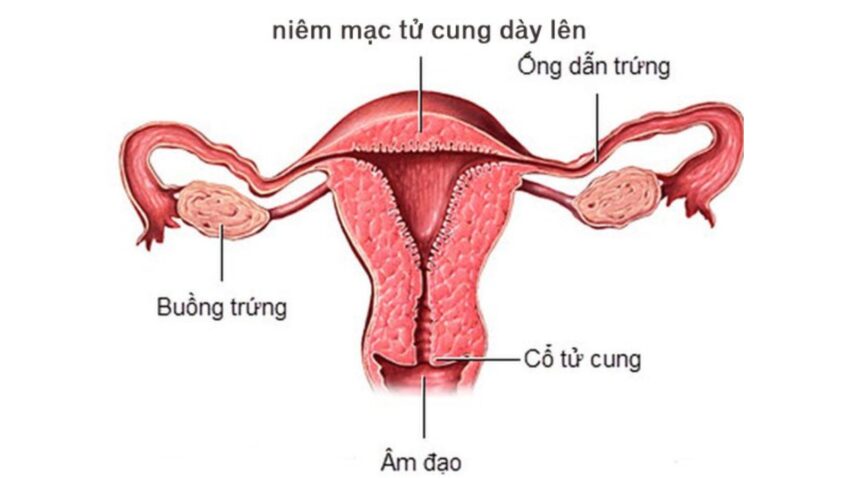
Trong một chu kỳ kinh nguyệt bình thường, hormone estrogen chịu trách nhiệm làm dày lớp nội mạc tử cung để chuẩn bị cho trứng làm tổ. Sau khi rụng trứng, hormone progesterone được giải phóng, làm ổn định lớp lót này. Nếu không có thai, nồng độ cả hai hormone giảm xuống, khiến lớp nội mạc tử cung bong ra, tạo thành kinh nguyệt.
Tuy nhiên, khi cơ thể có quá nhiều estrogen mà không có đủ progesterone, lớp nội mạc tử cung không bong ra. Thay vào đó, nó tiếp tục phát triển và dày lên. Theo thời gian, các tế bào trong lớp lót này có thể tụ lại và trở nên bất thường, dẫn đến tình trạng quá sản.
Sự mất cân bằng nội tiết tố này là cốt lõi của vấn đề. Tiếp theo, chúng ta sẽ phân tích các nguyên nhân cụ thể dẫn đến tình trạng mất cân bằng này.
2. Nguyên nhân gây ra niêm mạc tử cung dày?
Các yếu tố nào thúc đẩy sự phát triển quá mức của niêm mạc tử cung?
Nguyên nhân chính là nồng độ estrogen tăng cao kéo dài mà không có đủ hormone progesterone để cân bằng (còn gọi là “estrogen không đối kháng”), dẫn đến việc nội mạc tử cung liên tục phát triển mà không bong ra (Theo ACOG, 2023).
Các yếu tố và tình trạng sức khỏe cụ thể có thể dẫn đến sự mất cân bằng hormone này.
Mất cân bằng nội tiết tố Estrogen và Progesterone?
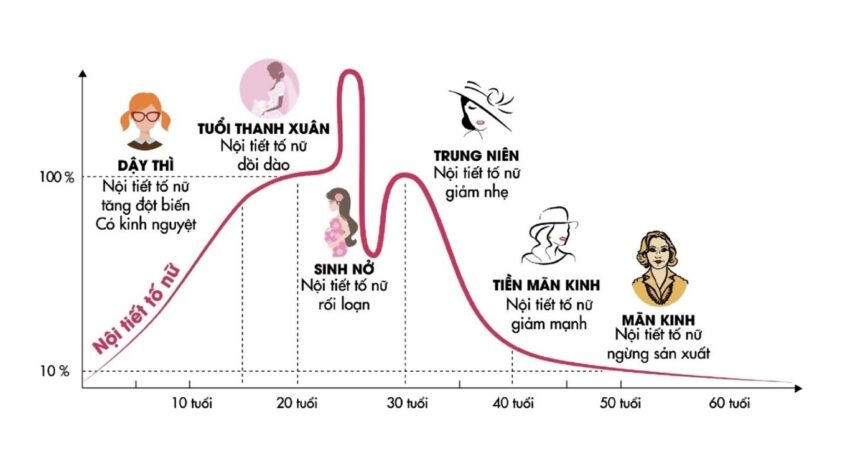
Anh trên: Mất cân bằng nội tiết tố
Sự mất cân bằng xảy ra khi cơ thể sản xuất quá nhiều estrogen hoặc không đủ progesterone, thường gặp nhất trong các chu kỳ kinh nguyệt không rụng trứng (anovulatory cycles).
Khi quá trình rụng trứng không xảy ra, buồng trứng không sản xuất progesterone. Do đó, lớp nội mạc tử cung tiếp tục chịu tác động của estrogen và không bong ra. Tình trạng này phổ biến ở phụ nữ trong giai đoạn tiền mãn kinh (do rụng trứng không đều) hoặc những người sử dụng liệu pháp thay thế hormone chỉ chứa estrogen mà không bổ sung progestin (Theo Cleveland Clinic, 2023).
Hội chứng buồng trứng đa nang (PCOS)?
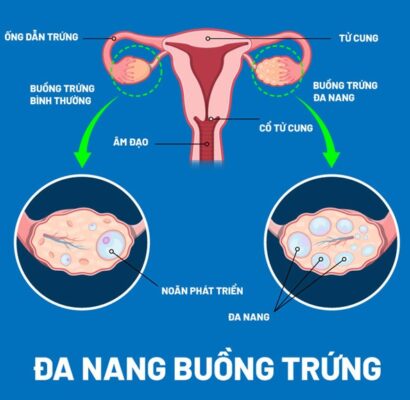
Ảnh trên: Buồng trứng đa nang
PCOS là một rối loạn nội tiết tố phổ biến gây ra các chu kỳ kinh nguyệt không đều hoặc không rụng trứng, dẫn đến việc cơ thể tiếp xúc với estrogen liên tục mà không có progesterone để điều hòa lớp nội mạc (Theo Cleveland Clinic, 2023).
Điều này làm tăng đáng kể nguy cơ phát triển quá sản nội mạc tử cung ở những người mắc PCOS.
Béo phì?
Các mô mỡ (mô béo) trong cơ thể có khả năng chuyển đổi các hormone androgen (nội tiết tố nam) thành estrogen, làm tăng nồng độ estrogen tổng thể và kích thích nội mạc tử cung phát triển liên tục (Theo ACOG, 2023).
Những phụ nữ béo phì có nguy cơ mắc quá sản nội mạc tử cung cao hơn đáng kể so với những người có cân nặng bình thường.
Các yếu tố rủi ro khác?
Các yếu tố khác góp phần làm tăng nồng độ estrogen không đối kháng bao gồm bệnh tiểu đường loại 2, tiền sử gia đình (mẹ hoặc chị em gái) mắc ung thư tử cung hoặc buồng trứng, hoặc các khối u buồng trứng hiếm gặp có khả năng tiết ra estrogen.
Ngoài ra, việc sử dụng thuốc Tamoxifen, một loại thuốc thường dùng để điều trị ung thư vú, cũng có tác dụng giống như estrogen yếu trên tử cung và có thể làm tăng nguy cơ quá sản (Theo NCI, 2023).
Việc nhận biết các nguyên nhân này rất quan trọng, vì chúng thường liên quan trực tiếp đến các dấu hiệu cảnh báo của cơ thể mà chúng ta sẽ tìm hiểu ở phần tiếp theo.
3. Dấu hiệu nhận biết niêm mạc tử cung dày?
Ảnh trên: Dấu hiệu cho thấy độ dày bất thường
Các triệu chứng lâm sàng phổ biến của niêm mạc tử cung dày?
Dấu hiệu phổ biến và rõ ràng nhất của niêm mạc tử cung dày là tình trạng chảy máu tử cung bất thường, xảy ra ở hầu hết các bệnh nhân được chẩn đoán (Theo Mayo Clinic, 2023).
Các biểu hiện của chảy máu bất thường này rất đa dạng và cần được chú ý.
Chu kỳ kinh nguyệt bất thường?
Các biểu hiện bao gồm chu kỳ kinh nguyệt kéo dài hơn bình thường (rong kinh, thường là trên 7 ngày), lượng máu kinh nhiều bất thường (cường kinh, phải thay băng vệ sinh liên tục mỗi giờ), hoặc chu kỳ kinh nguyệt ngắn hơn 21 ngày.
Sự thay đổi đột ngột về tính chất chu kỳ kinh nguyệt so với trước đây là một dấu hiệu cần được thăm khám.
Chảy máu giữa các kỳ kinh?
Hiện tượng chảy máu (ra máu lốm đốm hoặc chảy máu nhiều) xảy ra vào thời điểm không phải là kỳ kinh nguyệt là một dấu hiệu cảnh báo quan trọng, cho thấy lớp nội mạc tử cung không ổn định.
Chảy máu sau mãn kinh?
Bất kỳ trường hợp chảy máu âm đạo nào, dù chỉ là lốm đốm, xảy ra sau khi một phụ nữ đã mãn kinh (được xác định là không có kinh nguyệt trong 12 tháng liên tiếp) đều được coi là bất thường và cần được thăm khám y tế ngay lập tức (Theo ACOG, 2023).
Đây là dấu hiệu cảnh báo hàng đầu cho cả quá sản nội mạc tử cung và ung thư nội mạc tử cung.
Những dấu hiệu này không chỉ gây phiền toái trong sinh hoạt mà còn tiềm ẩn những rủi ro sức khỏe nghiêm trọng cần được đánh giá.
4. Niêm mạc tử cung dày có nguy hiểm không?

Ảnh trên: Độ dày bất ổn định
Mức độ nguy hiểm của tình trạng niêm mạc tử cung dày?
Tình trạng niêm mạc tử cung dày tiềm ẩn nguy cơ sức khỏe nghiêm trọng, đặc biệt là nguy cơ tiến triển thành ung thư nội mạc tử cung, loại ung thư tử cung phổ biến nhất (Theo Viện Ung thư Quốc gia Hoa Kỳ – NCI, 2023).
Mức độ nguy hiểm phụ thuộc vào việc các tế bào trong lớp nội mạc tử cung có bị biến đổi (không điển hình) hay không.
Quá sản nội mạc tử cung không điển hình (Atypical Hyperplasia)?
Đây là dạng nghiêm trọng nhất, trong đó các tế bào lót tử cung không chỉ tăng sinh về số lượng mà còn thay đổi cấu trúc, hình dạng và trở nên bất thường (không điển hình), được coi là một tình trạng tiền ung thư.
Nguy cơ tiến triển từ quá sản không điển hình thành ung thư nội mạc tử cung là rất cao. Các nghiên cứu chỉ ra rằng nguy cơ này có thể từ 8% đến 29% nếu không được điều trị kịp thời (Theo ACOG, 2023). Trong nhiều trường hợp, ung thư giai đoạn đầu đã tồn tại song song khi chẩn đoán quá sản không điển hình.
Quá sản nội mạc tử cung không có tế bào không điển hình (Hyperplasia without Atypia)?
Dạng này ít nguy hiểm hơn, các tế bào tăng sinh nhưng vẫn giữ cấu trúc bình thường. Nguy cơ tiến triển thành ung thư ở dạng này tương đối thấp, ước tính dưới 5% trong suốt cuộc đời (Theo ACOG, 2023).
Mặc dù nguy cơ thấp hơn, tình trạng này vẫn cần được điều trị và theo dõi để kiểm soát các triệu chứng chảy máu và ngăn ngừa sự tiến triển của bệnh.
Do các nguy cơ tiềm ẩn này, việc chẩn đoán chính xác là bước tối quan trọng để xác định phác đồ điều trị phù hợp.
5. Các phương pháp chẩn đoán niêm mạc tử cung dày?

Ảnh trên: Phương pháp chuẩn đoán của bác sĩ
Bác sĩ sử dụng kỹ thuật nào để chẩn đoán niêm mạc tử cung dày?
Để chẩn đoán niêm mạc tử cung dày và quan trọng nhất là loại trừ ung thư, bác sĩ sẽ kết hợp thăm khám lâm sàng, khai thác tiền sử bệnh với các kỹ thuật hình ảnh và xét nghiệm mô bệnh học (Theo Mayo Clinic, 2023).
Các phương pháp này giúp xác định độ dày và bản chất của các tế bào nội mạc tử cung.
Siêu âm qua ngã âm đạo (Transvaginal Ultrasound)?
Bác sĩ sử dụng một đầu dò siêu âm nhỏ, chuyên dụng đưa vào âm đạo để tạo ra hình ảnh chi tiết về tử cung. Kỹ thuật này cho phép đo lường chính xác độ dày của lớp nội mạc tử cung.
Ở phụ nữ sau mãn kinh, nếu lớp nội mạc tử cung mỏng (thường là dưới 4-5 mm), nguy cơ quá sản hoặc ung thư là rất thấp. Nếu lớp lót dày, các xét nghiệm sâu hơn sẽ được chỉ định.
Sinh thiết nội mạc tử cung (Endometrial Biopsy)?
Đây là thủ thuật tiêu chuẩn để chẩn đoán. Bác sĩ sử dụng một ống mỏng, mềm đưa qua cổ tử cung vào buồng tử cung để hút lấy một mẫu mô nhỏ từ nội mạc tử cung.
Thủ thuật này thường được thực hiện ngay tại phòng khám mà không cần gây mê toàn thân. Mẫu mô sau đó được gửi đến phòng giải phẫu bệnh để kiểm tra dưới kính hiển vi, nhằm phát hiện các tế bào không điển hình hoặc tế bào ung thư.
Nội soi buồng tử cung (Hysteroscopy)?
Bác sĩ đưa một ống soi mỏng có gắn camera và đèn (gọi là hysteroscope) qua cổ tử cung để quan sát trực tiếp toàn bộ bên trong buồng tử cung trên màn hình.
Phương pháp này cho phép bác sĩ kiểm tra bất kỳ khu vực nào có vẻ bất thường (như polyp hoặc u xơ) và tiến hành sinh thiết có hướng dẫn (lấy mẫu mô chính xác tại vị trí nghi ngờ), tăng độ chính xác của chẩn đoán (Theo Cleveland Clinic, 2023).
Sau khi có kết quả chẩn đoán chính xác về loại quá sản (có hoặc không có tế bào không điển hình), bác sĩ sẽ đưa ra phác đồ điều trị cụ thể.
6. Cách khắc phục niêm mạc tử cung dày
Các phương pháp điều trị y khoa cho niêm mạc tử cung dày?
Phương pháp điều trị phụ thuộc vào hai yếu tố chính: sự hiện diện của tế bào không điển hình (atypia) và mong muốn mang thai hoặc bảo tồn khả năng sinh sản của bệnh nhân (Theo Cleveland Clinic, 2023).
Các phác đồ điều trị được thiết kế để ngăn ngừa tiến triển thành ung thư và kiểm soát triệu chứng chảy máu.
Điều trị bằng liệu pháp Progestin (Đối với quá sản không điển hình)?
Đối với trường hợp quá sản không có tế bào không điển hình, bác sĩ thường chỉ định liệu pháp progestin (dạng tổng hợp của hormone progesterone) để cân bằng lại tác động của estrogen, làm mỏng lớp lót và gây bong tróc (ra kinh).
Progestin có thể được cung cấp dưới nhiều hình thức, bao gồm:
Thuốc viên: Uống hàng ngày hoặc theo chu kỳ.
Vòng tránh thai nội tiết (IUD): Dụng cụ đặt trong tử cung giải phóng progestin trực tiếp, có hiệu quả cao trong việc làm mỏng nội mạc tử cung.
Thuốc tiêm hoặc cấy dưới da: Cung cấp progestin lâu dài.
Bệnh nhân sẽ cần tái khám và có thể sinh thiết lại sau 3-6 tháng để đảm bảo liệu pháp có hiệu quả (Theo ACOG, 2023).
Điều trị quá sản nội mạc tử cung không điển hình?
Do nguy cơ cao tiến triển thành ung thư (hoặc ung thư đã tồn tại song song), phương pháp điều trị tiêu chuẩn và triệt để nhất cho quá sản không điển hình là phẫu thuật cắt bỏ tử cung (hysterectomy) (Theo ACOG, 2023).
Phẫu thuật này loại bỏ hoàn toàn tử cung, đôi khi bao gồm cả cổ tử cung, buồng trứng và ống dẫn trứng, tùy thuộc vào độ tuổi và nguy cơ của bệnh nhân. Đây là cách duy nhất để loại bỏ hoàn toàn nguy cơ ung thư nội mạc tử cung.
Trong trường hợp bệnh nhân trẻ tuổi, mắc quá sản không điển hình nhưng vẫn có nguyện vọng sinh con, một phác đồ điều trị bảo tồn có thể được xem xét. Phác đồ này bao gồm liệu pháp progestin liều cao (thường là IUD nội tiết hoặc thuốc uống liều cao) và theo dõi cực kỳ chặt chẽ bằng sinh thiết định kỳ (mỗi 3-6 tháng) để đảm bảo bệnh đáp ứng và không tiến triển.
Phẫu thuật nạo buồng tử cung (D&C)?
Thủ thuật nạo (Dilation and Curettage – Nạo và nong) sử dụng các dụng cụ y tế để loại bỏ lớp mô dày bên trong tử cung. Thủ thuật này có thể giúp giảm chảy máu cấp tính và lấy mẫu mô lớn hơn để chẩn đoán.
Tuy nhiên, D&C thường không được coi là một giải pháp điều trị lâu dài cho quá sản nội mạc tử cung, vì nó không giải quyết được nguyên nhân mất cân bằng hormone và lớp lót có thể dày trở lại (Theo Mayo Clinic, 2023).
Bên cạnh các can thiệp y tế trực tiếp, việc điều chỉnh các yếu tố nguy cơ trong lối sống đóng một vai trò hỗ trợ quan trọng trong việc quản lý bệnh.
7. Thay đổi lối sống hỗ trợ điều trị niêm mạc tử cung dày?
Điều chỉnh lối sống nào giúp kiểm soát niêm mạc tử cung dày?
Điều chỉnh lối sống tập trung vào việc giảm các yếu tố rủi ro có thể kiểm soát được, đặc biệt là giảm nồng độ estrogen dư thừa trong cơ thể thông qua kiểm soát cân nặng và chế độ ăn uống lành mạnh.
Những thay đổi này hỗ trợ quá trình điều trị y tế và giảm nguy cơ tái phát.
Duy trì cân nặng hợp lý?
Giảm cân, nếu bạn đang thừa cân hoặc béo phì, là một trong những cách hiệu quả nhất để giảm sản xuất estrogen từ mô mỡ, từ đó giúp cân bằng nội tiết tố tự nhiên và giảm nguy cơ quá sản nội mạc tử cung (Theo ACOG, 2023).
Chỉ cần giảm 5-10% trọng lượng cơ thể cũng đã có thể mang lại lợi ích đáng kể cho sức khỏe nội tiết và điều hòa chu kỳ kinh nguyệt.
Chế độ ăn uống cân bằng?

Ảnh trên: Duy trì chế độ dinh dương phù hợp
Một chế độ ăn giàu chất xơ từ rau củ, trái cây, ngũ cốc nguyên hạt và hạn chế đường tinh luyện, thực phẩm chế biến sẵn và chất béo bão hòa giúp hỗ trợ kiểm soát cân nặng và cải thiện độ nhạy insulin.
Một số nghiên cứu cho thấy chế độ ăn Địa Trung Hải có thể có lợi cho sức khỏe nội tiết tố tổng thể.
Quản lý căng thẳng và sức khỏe tinh thần?

Ảnh trên: Duy trì lối sống lành mạnh
Căng thẳng mãn tính có thể ảnh hưởng đến trục dưới đồi – tuyến yên – buồng trứng, gây rối loạn sự cân bằng hormone của cơ thể và ảnh hưởng đến chu kỳ rụng trứng. Việc thực hành các kỹ thuật thư giãn như thiền, yoga, hoặc dành thời gian cho sở thích cá nhân giúp cải thiện sức khỏe tổng thể.
Việc chăm sóc sức khỏe tinh thần và thể chất là một hành trình toàn diện. Đối với nhiều phụ nữ, việc khám phá và hiểu rõ cơ thể mình cũng là một phần quan trọng của việc giảm căng thẳng. Trong hành trình này, việc tìm kiếm những giải pháp cá nhân để nâng cao chất lượng cuộc sống là điều cần thiết. Nếu bạn đang tìm kiếm các sản phẩm hỗ trợ thư giãn và khám phá bản thân, một địa chỉ uy tín là Quân Tử Nhỏ. Với hơn 100.000 khách hàng đã tin tưởng, Quân Tử Nhỏ cung cấp các sản phẩm như dương vật giả chính hãng, cam kết tư vấn tận tâm và giao hàng siêu kín đáo, bảo vệ tuyệt đối sự riêng tư của bạn.
Mặc dù những thay đổi lối sống này rất quan trọng, nhiều người vẫn còn những thắc mắc cụ thể về tình trạng này và các lựa chọn điều trị.
8. Câu hỏi thường gặp
Ảnh trên: Một số câu hỏi thường gặp
Niêm mạc tử cung dày bao nhiêu là bình thường?
Độ dày niêm mạc tử cung thay đổi theo chu kỳ kinh nguyệt. Ở phụ nữ trong độ tuổi sinh sản, sau kỳ kinh (ngày 4-7) là 2-4mm; trước khi rụng trứng (ngày 8-14) là 5-7mm; sau rụng trứng (ngày 15-28) là 7-16mm. Ở phụ nữ mãn kinh, độ dày dưới 4-5mm được coi là bình thường (Theo các nguồn tài liệu y khoa).
Niêm mạc tử cung dày có thai được không?
Tình trạng niêm mạc tử cung dày thường liên quan đến chu kỳ không rụng trứng, vốn là nguyên nhân cốt lõi gây khó khăn trong việc thụ thai. Ngoài ra, lớp lót quá dày, không ổn định hoặc không đồng nhất cũng cản trở sự làm tổ thành công của phôi thai.
Niêm mạc tử cung dày nên ăn gì và kiêng ăn gì?
Nên ưu tiên thực phẩm giàu chất xơ (rau xanh, trái cây), axit béo omega-3 (cá hồi, hạt lanh) và thực phẩm giúp cân bằng hormone (như đậu nành vừa phải). Cần hạn chế đường tinh luyện, thịt đỏ chế biến sẵn, rượu bia và thực phẩm giàu chất béo bão hòa vì chúng có thể làm tăng viêm và mất cân bằng nội tiết.
Điều trị niêm mạc tử cung dày bao lâu thì khỏi?
Thời gian điều trị phụ thuộc vào phương pháp. Liệu pháp progestin có thể cần theo dõi và điều trị trong 3-6 tháng, hoặc lâu hơn, để thấy hiệu quả. Phẫu thuật cắt bỏ tử cung là giải pháp điều trị dứt điểm. Tình trạng này có thể tái phát nếu các yếu tố rủi ro (như béo phì, PCOS) không được kiểm soát tốt sau điều trị bằng thuốc.
Niêm mạc tử cung dày có phải là ung thư không?
Tình trạng niêm mạc tử cung dày không phải là ung thư. Tuy nhiên, dạng “quá sản nội mạc tử cung không điển hình” (atypical hyperplasia) được coi là một tình trạng tiền ung thư với nguy cơ tiến triển thành ung thư nội mạc tử cung rất cao nếu không được điều trị (Theo NCI, 2023).
Quá sản nội mạc tử cung không điển hình là gì?
Đây là tình trạng các tế bào lót tử cung không chỉ tăng sinh về số lượng (dày lên) mà còn bị thay đổi về cấu trúc và hình dạng (trở nên bất thường), làm tăng đáng kể nguy cơ phát triển thành ung thư nội mạc tử cung so với dạng không điển hình.
Chi phí điều trị niêm mạc tử cung dày?
Chi phí điều trị rất khác nhau, phụ thuộc vào nhiều yếu tố: phương pháp (dùng thuốc, đặt vòng IUD hay phẫu thuật), loại phẫu thuật (nội soi hay mổ hở), cơ sở y tế (công lập hay tư nhân) và khu vực địa lý. Bạn nên tham khảo tư vấn trực tiếp từ bệnh viện để có con số chính xác.
Sau khi điều trị niêm mạc tử cung dày có tái phát không?
Bệnh có thể tái phát, đặc biệt là các trường hợp điều trị bằng thuốc (liệu pháp progestin) mà không giải quyết được nguyên nhân gốc rễ (như béo phì, PCOS). Phẫu thuật cắt bỏ tử cung là phương pháp duy nhất đảm bảo bệnh không tái phát vì đã loại bỏ mô đích.
Uống thuốc gì để làm mỏng niêm mạc tử cung?
Bác sĩ thường kê đơn liệu pháp progestin (dạng tổng hợp của hormone progesterone). Progestin giúp đối kháng lại tác động kích thích của estrogen, làm ngừng sự tăng sinh và gây bong tróc lớp nội mạc tử cung (thông qua chảy máu kinh), từ đó làm mỏng lớp lót này trở về bình thường.
Có cách nào khắc phục niêm mạc tử cung dày tại nhà không?
Không có phương pháp “tại nhà” nào thay thế được can thiệp y tế và chẩn đoán của bác sĩ. Tuy nhiên, việc duy trì cân nặng lý tưởng, ăn uống lành mạnh và tập thể dục thường xuyên có thể hỗ trợ kiểm soát các yếu tố rủi ro (như béo phì) và giúp cân bằng hormone, nhưng bắt buộc phải tuân theo phác đồ điều trị của bác sĩ.
Việc hiểu rõ về tình trạng này, các nguyên nhân và lựa chọn điều trị là bước đầu tiên và quan trọng nhất để bảo vệ sức khỏe của bạn.
9. Kết luận
Tổng kết về cách khắc phục niêm mạc tử cung dày
Niêm mạc tử cung dày (quá sản nội mạc tử cung) là một vấn đề y tế phổ biến, bắt nguồn từ sự mất cân bằng hormone, cụ thể là sự thống trị của estrogen không bị đối kháng bởi progesterone. Tình trạng này không chỉ gây ra các triệu chứng phiền toái như chảy máu tử cung bất thường mà còn tiềm ẩn nguy cơ nghiêm trọng nhất là tiến triển thành ung thư nội mạc tử cung, đặc biệt là ở dạng quá sản không điển hình.
Việc nhận biết sớm các dấu hiệu cảnh báo và chẩn đoán chính xác thông qua siêu âm và sinh thiết là cực kỳ quan trọng. Các cách khắc phục niêm mạc tử cung dày đã được y học chứng minh hiệu quả, bao gồm liệu pháp progestin để điều chỉnh nội tiết tố (cho dạng không điển hình) và phẫu thuật cắt bỏ tử cung (cho dạng không điển hình hoặc khi điều trị nội khoa thất bại).
Chủ động thăm khám sức khỏe định kỳ ngay khi có dấu hiệu bất thường và trao đổi cởi mở với bác sĩ về các lựa chọn điều trị là chìa khóa để quản lý hiệu quả tình trạng này, ngăn ngừa các biến chứng nguy hiểm và bảo vệ sức khỏe sinh sản cũng như sức khỏe tổng thể lâu dài của bạn.



